Dents de sagesse
- Signes locaux : gencive enflée, douleur à la mastication, mauvaise haleine ou écoulement qui peuvent annoncer une infection, parfois difficile à détecter.
- Calendrier typique : éruption surtout entre 17 et 25 ans, maturation progressive et possibilités d’inclusions ou semi-inclusions et risques dentaires.
- Quand consulter : douleur persistante plus de 48 heures, gonflement, fièvre ou limitation d’ouverture nécessitent un avis rapide.
Le réveil sonne et votre adolescent se passe la main sur la joue en se regardant dans le miroir. Vous remarquez une légère enflure près de la dernière molaire, un point rouge sous la gencive ou un petit écoulement. Le goût désagréable et parfois une mauvaise odeur buccale peuvent annoncer l’arrivée des troisièmes molaires, communément appelées dents de sagesse. Leur éruption est très variable d’un individu à l’autre et il est utile de connaître les signes, le calendrier typique et les mesures à prendre.
Quand apparaissent les dents de sagesse ?
Le calendrier est large : l’éruption des troisièmes molaires se situe généralement entre 17 et 25 ans, mais des cas plus précoces ou plus tardifs sont possibles. La formation de la couronne débute bien avant l’éruption, et la maturation des racines se poursuit souvent après la sortie en bouche. Chez certains, la dent reste enclavée dans l’os (inclusion) ou partiellement recouverte par la gencive (semi-inclusion), ce qui favorise l’inflammation locale.
Plages d’âge et observations fréquentes
| Plage d’âge | Observation fréquente |
|---|---|
| 15–16 ans | Début possible de formation radiologique, éruption rare |
| 17–21 ans | Éruption la plus fréquente, symptômes locaux possibles |
| 22–25 ans | Éruptions tardives et achèvement de la racine |
| >30 ans | Cas rares d’éruption tardive ou complications liées aux mouvements dentaires |
Comment se déroule le développement d’une troisièmes molaire ?
La formation des dents suit des étapes bien identifiables en radiologie. D’abord la couronne se forme, visible sur une radiographie panoramique. Ensuite, la dent migre progressivement vers la cavité buccale et les racines terminent leur formation avec la fermeture apicale. Une dent incluse peut être horizontale ou inclinée, et sa position par rapport au nerf mandibulaire est un élément déterminant pour la décision thérapeutique.
Signes cliniques à surveiller
Les signes annonciateurs sont souvent discrets au départ : gencive rouge, légère douleur à la mastication, mauvaise haleine ou accumulation alimentaire sous la gencive recouvrant la dent. Quand une infection locale s’installe (péricoronarite), la douleur devient plus intense, la gencive peut gonfler et un écoulement purulent apparaît. La fièvre, l’état général altéré ou un gonflement facial important sont des signes d’alerte nécessitant une prise en charge rapide.
- Douleur locale persistante ou croissante
- Gencive enflée et sensible autour de la molaire
- Écoulement purulent ou mauvaise odeur
- Fièvre et malaise général
- Trismus (difficulté à ouvrir la bouche)
Quand consulter sans tarder ?
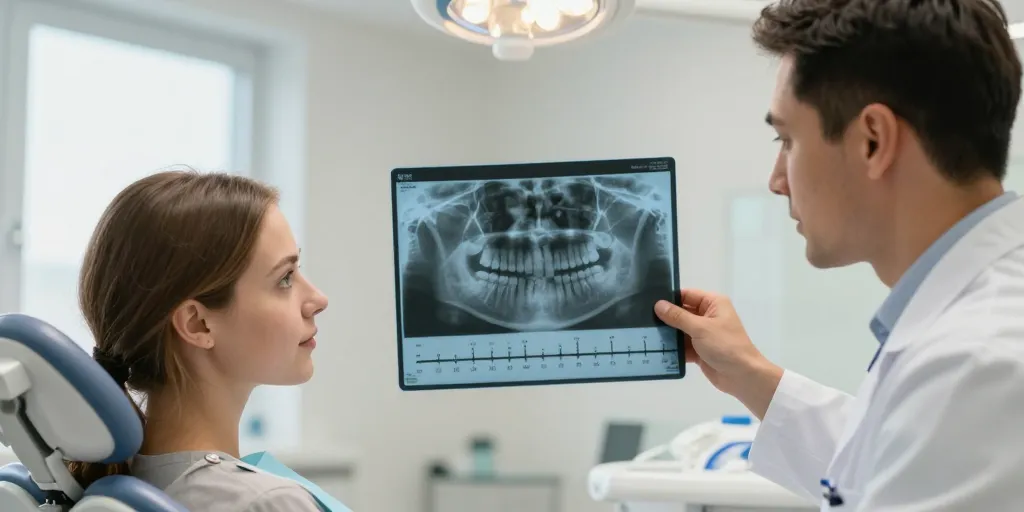
La consultation chez un dentiste est recommandée si la douleur ne cède pas après 48 heures malgré des antalgiques habituels, si un gonflement progresse, si une fièvre apparaît ou si vous constatez un écoulement purulent. En cas de limitation de l’ouverture buccale, il faut consulter en urgence. Le professionnel réalisera un examen clinique complet et prendra une radiographie panoramique pour situer la dent et apprécier les risques associés.
Bilan diagnostique et décisions thérapeutiques
Le bilan comprend l’examen buccal, la palpation, la recherche d’une mobilité anormale, et une radiographie panoramique. L’imagerie permet d’évaluer l’angulation de la dent, son degré d’inclusion, la proximité du canal dentaire inférieur et l’état des dents adjacentes. Les indications d’extraction peuvent être symptomatiques (douleur, infection, carie sur la molaire voisine, parodontite localisée) ou préventives dans un contexte orthodontique ou si la position de la dent risque de causer des dommages futurs.
| Situation | Action recommandée |
|---|---|
| Douleur intermittente légère | Contrôle, rinçages antiseptiques, rendez-vous chez le dentiste |
| Infection aiguë avec gonflement | Consultation urgente, antibiothérapie si indiquée, puis décision pour extraction |
| Inclusion asymptomatique mais risque futur | Surveillance radiographique ou extraction préventive selon avis |
Mesures temporaires et prévention
En attendant la consultation, des rinçages à l’eau salée ou à un antiseptique buccal peuvent aider à réduire l’inflammation. Les antalgiques recommandés par votre médecin ou pharmacien soulagent la douleur. Évitez d’appliquer directement des substances irritantes sur la gencive. Une bonne hygiène locale et des nettoyages réguliers permettent de limiter l’accumulation alimentaire et les infections récurrentes.
Suivi après extraction
Après une extraction, il est important de suivre les recommandations du chirurgien-dentiste : repos, application de glace en cas d’œdème, prise d’antalgiques et d’antibiotiques si prescrits, et hygiène adaptée sans brosser directement la zone opérée pendant quelques jours. Les contrôles post-opératoires permettent de vérifier la cicatrisation et de dépister toute complication comme l’alvéolite.
En résumé, les dents de sagesse peuvent être silencieuses ou source de problèmes. La vigilance vis-à-vis des signes d’infection, l’examen radiologique et l’avis d’un professionnel sont les étapes clés pour décider d’un traitement adapté. En cas de doute, consultez votre dentiste pour un bilan personnalisé et des conseils adaptés à la situation clinique.