Moment clé échographie
- LCC et datation : la LCC estime la DPA et évalue la croissance, habituellement 10 à 25 mm à 8 SA, et le battement cardiaque est recherché.
- Voie d’examen : la voie endovaginale améliore la détection mais des limites techniques existent, contrôle rapproché si image incertaine.
- Signes d’alerte : saignements ou fièvre nécessitent une consultation urgente, suivi souvent à 7 à 14 jours.
Le matin de la première prise de rendez vous vous retenez votre souffle.
Vous ressentez des nausées ou vous cherchez un signe plus net.
Il existe un point d’étape déterminant autour de 8 SA pour la grossesse.
On cherche à savoir si le petit cœur bat et si la croissance suit.
Cette échographie de datation donne des chiffres et parfois des réponses intermédiaires.
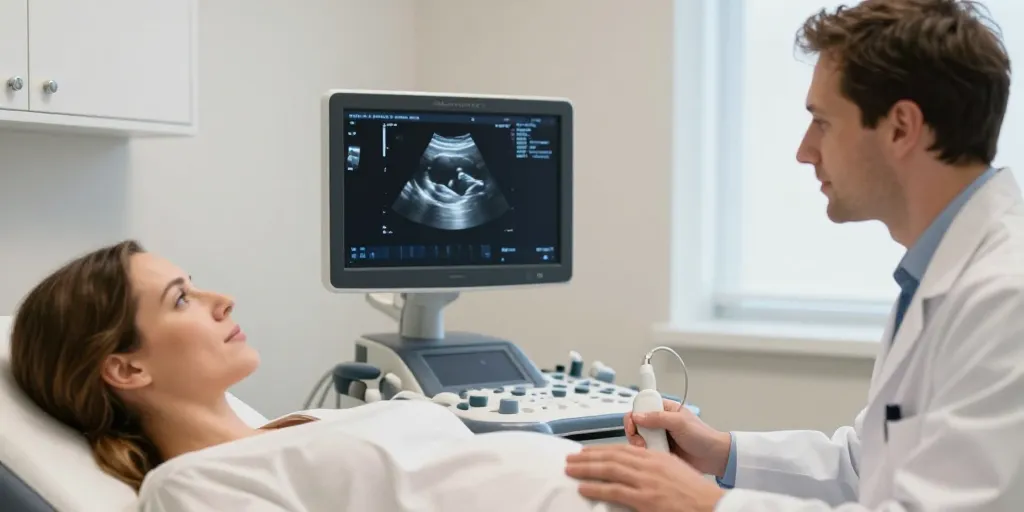
Le contenu attendu lors d’une échographie de datation à 8 SA et mesures observées.
Le placenta est encore discret et l’embryon petit à l’écran.
Une mesure standardisée la LCC permet d’estimer la date d’accouchement.
Le sac vitellin se voit souvent.
Votre praticien précise toujours les limites d’interprétation à ce stade.
Le repère LCC à 8 SA et valeurs moyennes observées.
La LCC se mesure en millimètres.
Une fourchette habituelle se situe entre dix et vingt millimètres.
Des variations jusqu’à vingt cinq millimètres restent possibles selon la voie d’examen.
Ce repère sert surtout à calibrer la DPA et à détecter un retard évident.
La visualisation du rythme cardiaque et limites techniques de l’examen.
Le rythme cardiaque est souvent visible par voie endovaginale.
Une détection peut être imprécise.
Des facteurs techniques peuvent masquer un battement présent mais faible.
Votre praticien propose un contrôle rapproché si l’image reste incertaine.
| Moment | LCC attendu (mm) | Interprétation |
|---|---|---|
| 8 SA + 0 à +3 jours | 10–15 mm | Embryon visible battements souvent détectables |
| 8 SA + 4 à +7 jours | 15–20 mm | Croissance attendue meilleure fiabilité de la datation |
| Variations usuelles | 10–25 mm | Différences liées à l’ovulation appareils et voie d’examen |
Le déroulement pratique de l’examen en cabinet ou en maternité et modalités à connaître.
Le rendez vous se déroule en cabinet ou en maternité selon l’organisation.
Une voie endovaginale est meilleure.
On peut demander une vessie vide pour un examen endovaginal et remplie pour une voie abdominale.
Votre présence accompagnée est généralement autorisée sauf contraintes locales.
La voie endovaginale versus la voie abdominale et indications habituelles.
La voie endovaginale est souvent privilégiée pour détailler l’embryon.
Une visualisation abdominale reste utile si la patiente est à l’aise.
Des indications particulières orientent le choix selon l’âge gestationnel et le confort.
Ce choix se fait en concertation entre patiente et soignant.
Le déroulé logistique et règles de préparation pour la patiente lors de l’échographie.
Le protocole demande parfois une vessie vide ou partiellement remplie.
Une durée d’examen de quinze à vingt minutes suffit dans la plupart des cas.
On peut inviter le partenaire si la salle le permet et si la patiente le souhaite.
Votre radiologue ou votre sage femme explique chaque image au fur et à mesure.
Le sens des résultats et principaux critères de viabilité évalués à 8 SA par le praticien.
Le compte rendu décrit la LCC le rythme cardiaque et les observations clés.
La DPA se réajuste selon LCC.
On précise la marge d’erreur et la nécessité éventuelle d’ajustement ultérieur.
Votre praticien propose un calendrier de suivi si quelque doute persiste.
Le calcul de la date prévue d’accouchement et ajustement selon la LCC mesurée.
Le calcul de la DPA se base sur la LCC mesurée.
Une précision de quelques jours reste possible selon l’âge gestationnel exact.
Des recalages sont fréquents si la LCC contraste avec la date d’ovulation connue.
Ce recalage influence ensuite le calendrier des examens à venir.
Le calendrier des contrôles ultérieurs en cas d’incertitude ou de doute diagnostique.
Le suivi rapproché se planifie en sept à quatorze jours selon le doute.
Une échographie de contrôle permet souvent de trancher sur la viabilité.
On évite de conclure définitivement sans confirmation surtout si la LCC est petite.
Votre médecin explique les options si un arrêt de grossesse est constaté.
Les signes d’alerte et recommandations immédiates en cas d’anomalie observée ou de symptômes.
Les saignements nécessitent vigilance immédiate.
Une fièvre associée impose de contacter rapidement une maternité ou un gynécologue.
Des signes infectieux ou un malaise général aggravent la gravité de la situation.
Votre prise en charge dépendra des images de l’échographie et de l’état clinique.
Le seuil d’alerte en cas d’absence de battements cardiaques à 8 SA et démarche à suivre.
Le manque de battements à 8 SA demande souvent un contrôle rapproché.
Une LCC inférieure à une certaine valeur augmente la prudence du diagnostic.
Des examens complémentaires ou une surveillance répétée clarifient la situation dans la majorité des cas.
Ce délai d’attente évite des décisions hâtives et apporte souvent une réponse nette.
Le comportement recommandé en cas de saignement, douleur intense ou fièvre après l’échographie.
Le comportement immédiat consiste à consulter la maternité la plus proche.
Une évaluation clinique et une échographie permettent d’écarter les complications urgentes.
On privilégie la réévaluation si les douleurs persistent ou si les saignements augmentent.
Votre gynécologue vous orientera vers une prise en charge adéquate selon le diagnostic.
La préparation pratique et documents utiles à apporter le jour de l’échographie pour un examen efficace.
La carte vitale est utile.
Une liste de documents utiles figure ci dessous pour s’organiser efficacement.
Des éléments médicaux antérieurs aident à corréler les observations échographiques et biologiques.
Votre préparation mentale et logistique réduit le stress le jour J.
- La carte vitale et l’ordonnance
- Les résultats d’analyses récents
- Une liste de questions préparées
- Le contact du gynécologue référent
La checklist à apporter le jour de l’échographie et éléments administratifs utiles.
Une checklist imprimée facilite l’échange avec le praticien.
La carte vitale et l’ordonnance permettent la prise en charge administrative.
Des résultats biologiques antérieurs aident si un doute clinique existe.
Votre liste de questions évite d’oublier des points essentiels lors du rendez vous.
Le rôle du partenaire et la gestion de la présence en salle d’imagerie.
Le partenaire rassure souvent la patiente et partage l’information.
Une règle locale peut limiter le nombre de personnes en salle d’imagerie.
Des modalités de présence varient selon la structure et la période sanitaire.
Votre accord mutuel définit la meilleure option pour l’accompagnement.
Les images et ressources pédagogiques pour mieux comprendre une échographie à 8 SA et interpréter les clichés.
Les images annotées aident à repérer la cavité amniotique le sac vitellin et l’embryon.
Une description simple réduit souvent l’anxiété après l’examen d’imagerie.
Des supports vidéo courts sont précieux pour revoir le compte rendu à froid.
Votre praticien peut fournir un PDF explicatif ou un lien vidéo sécurisé.
La description annotée d’une image type d’échographie à 8 SA et points de repère utiles.
La cavité amniotique apparaît comme un espace clair autour de l’embryon.
Le sac vitellin guide la mesure.
Des repères simples aident à lire le cliché et à comprendre le compte rendu.
Ce repérage se montre utile lors des consultations de suivi.
La ressource téléchargeable ou vidéo courte explicative pour accompagner le compte rendu médical.
La vidéo calme souvent l’anxiété.
Une vidéo de deux à trois minutes suffit souvent pour expliquer les termes techniques.
Le PDF explique les termes.
Votre praticien oriente vers des ressources validées pour limiter l’anxiété inutile.
Les témoignages et options de soutien pour rassurer les patientes en période d’attente et d’anxiété.
Les témoignages anonymisés donnent des visages à l’attente partagée.
Une courte synthèse de retours montre la diversité des trajectoires possibles.
Des expériences rassurantes alternent avec des parcours plus douloureux sans modèle unique.
Votre réseau de soins propose un soutien et des rendez vous adaptés.
La synthèse de retours d’expérience anonymisés pour illustrer des scénarios courants.
La plupart des patientes signalent l’angoisse avant le contrôle et un soulagement après.
Une minorité demande un suivi psychologique pour mieux gérer l’attente prolongée.
Des paroles concrètes rassurent plus qu’une statistique générale sans contexte.
Ce retour humain aide le praticien à ajuster son accompagnement.
Le recours à un professionnel de santé et options de prise de rendez vous après l’échographie.
Le gynécologue la sage femme ou la maternité restent les interlocuteurs privilégiés.
Une prise de rendez vous rapide s’impose si des signes d’alerte apparaissent.
Des contacts téléphoniques permettent souvent d’anticiper la nécessité d’une consultation urgente.
Votre décision de consulter doit se faire sans attendre en cas de doute.
La prochaine étape restera le calendrier de suivi personnalisé selon les mesures.
Une vigilance raisonnable avec un contrôle à neuf ou quatorze jours apaise souvent l’incertitude.
Vous gardez le contact avec votre équipe médicale et posez vos questions sans réserve.